Soriasis- una de las enfermedades más comunes, cuya frecuencia en la población aumenta constantemente cada año. Y si consideramos que absolutamente todas las categorías de edad son susceptibles a esta patología, y su forma simple se convierte rápidamente en una más compleja, entonces la cuestión de la terapia y la prevención adecuadas es realmente muy aguda.
Según las estadísticas, aproximadamente cada 30 habitantes del planeta padece esta dolencia en un grado u otro. ¿Qué hacer por quienes padecen psoriasis? ¿Qué medicamentos y remedios caseros se pueden tratar? ¿Cómo organizar correctamente sus comidas? Pongamos finalmente todos los puntos.
La psoriasis y sus causas.
La psoriasis es una enfermedad autoinmune con una etiología bastante vaga; la causa exacta, a pesar de los numerosos estudios en esta área, aún se desconoce. Se cree que esta patología es una consecuencia de cambios determinados genéticamente en el sistema inmunológico, como resultado de lo cual se desarrolla una inflamación crónica de la piel. Sin embargo, su naturaleza multifactorial tampoco se excluye, en otras palabras, la participación, junto con la herencia, y la influencia del entorno externo.
Cabe señalar que los factores predisponentes, según los científicos, son bastante diferentes para los diferentes grupos de edad: por ejemplo, si se considera que varios tipos de infecciones bacterianas, incluidas, en particular, las infecciones estreptocócicas, son desencadenantes desencadenantes en los niños, luego en los adultos. , los estímulos de estrés y el abuso de nicotina son primordiales, y el alcohol, la obesidad y el uso de ciertos medicamentos (p. ej. , bloqueadores de los receptores de adrenalina).
Es imposible curar completamente la psoriasis, sin embargo, la medicina moderna es bastante capaz de aliviar significativamente el curso de la enfermedad y mantener una remisión a largo plazo en el paciente.
Existen varias teorías para explicar la aparición de la psoriasis:
- infeccioso y parasitario;
- neurogénico
- endocrino;
- metabólico;
- inmunológico
- hereditario;
- teoría del mimetismo molecular.
Como ocurre con muchas otras afecciones, la causa de los problemas de la piel debe encontrarse en el intestino. Su longitud es de 4 a 6 metros y la superficie interior está cubierta de vellosidades, cuyo área total es comparable al tamaño de una cancha de tenis, lo que permite que los procesos de absorción se desarrollen de manera mucho más eficiente. Curiosamente, las células de la membrana mucosa del intestino delgado se renuevan por completo cada 3-5 días. Aquí, además, se concentra hasta el 70% de los inmunocitos humanos. Por lo tanto, se considera que una de las causas más comunes de psoriasis es el síndrome del intestino permeable (LEPS).
La desviación del funcionamiento normal de la mucosa intestinal está plagada de malabsorción, es decir, una violación de la asimilación de nutrientes básicos (proteínas, grasas, carbohidratos, vitaminas, minerales). Además, aumenta el impacto negativo en el cuerpo de toxinas y alérgenos: en tales condiciones, es mucho más fácil para ellos ingresar al torrente sanguíneo. El vínculo directo entre la psoriasis y la enfermedad inflamatoria intestinal se ha demostrado en numerosos estudios.
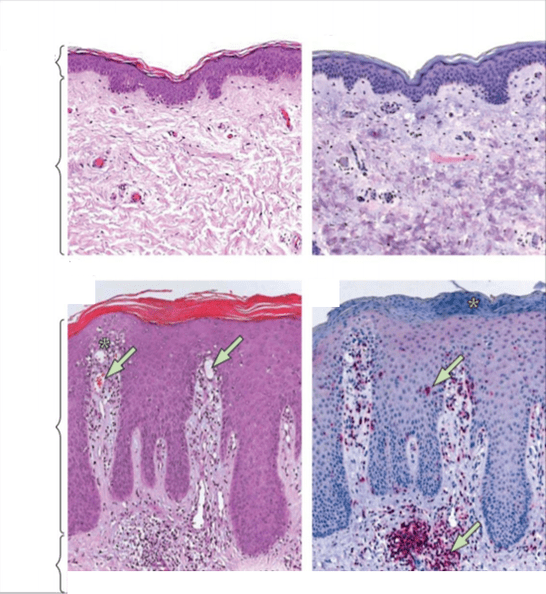
Otros trabajos de científicos confirman que se forma una microflora especial en la piel de un paciente con psoriasis, que es significativamente diferente del microbioma de la piel sana.
En el área de las lesiones psoriásicas, se concentra una masa de diversas bacterias, cuya estabilidad es significativamente menor que la de la piel normal; en particular, se observa una colonización por Staphylococcus aureus, que tiene un efecto extremadamente negativo en el curso de el proceso inflamatorio.
Tipos de psoriasis
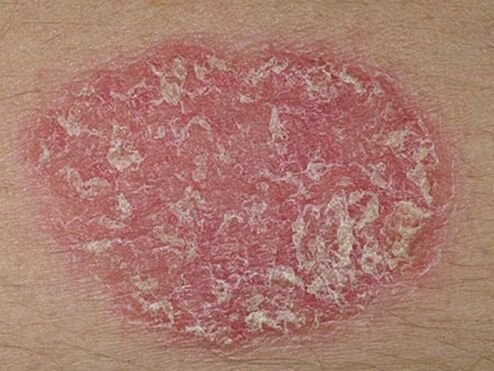
- Soriasis en placas. . . En el 90% de los casos, los dermatólogos se enfrentan a esta forma particular de la enfermedad, también conocida como simple u ordinaria. Primero, aparecen pequeñas áreas separadas en la piel, elevadas por encima del nivel de la dermis sana. Estas áreas inflamadas se denominan placas psoriásicas. Gradualmente, crecen, fusionándose con los lugares vecinos en un todo.
- Psoriasis inversa.Este diagnóstico se da a pacientes que desarrollan manchas rojas lisas en los pliegues de la piel y dentro de los pliegues, en el área de la ingle, en la parte interna de los muslos, debajo de la mama. A diferencia de la psoriasis simple, los focos de inflamación prácticamente no están cubiertos de escamas, pero debido a su ubicación y fricción constante, causan graves molestias a los pacientes. Además, existe el peligro de reinfección por estreptococos u hongos, ya que en lugares donde se localizan manchas, debido a la alta humedad y temperatura, se crean condiciones ideales para la reproducción de microorganismos.
- Psoriasis guttata.Este tipo de enfermedad debe su nombre a la forma de las formaciones. Las lesiones tienen forma de gota, elevadas por encima del nivel de la piel sana. Un desencadenante común de esta forma de psoriasis es una infección estreptocócica previa, como mencionamos anteriormente. El caso es que la inmunidad del paciente, afectada durante la lucha contra la infección, está gravemente debilitada - sus recursos no son ilimitados y, como todos los seres vivos, lleva tiempo recuperarse - y es en este contexto que se produce una enfermedad autoinmune activado.
- Psoriasis pustulosa.Se considera la forma más grave, acompañada de la formación de ampollas llenas de un líquido transparente. La inflamación de la piel comienza alrededor de los focos, aparece hinchazón y engrosamiento. Con una exacerbación secundaria, cuya probabilidad es bastante alta, las ampollas se llenan de pus. Focos localizados de psoriasis pustulosa en brazos y piernas. En casos difíciles, existe una ubicación ubicua de ampollas en el cuerpo, su rápido crecimiento y el peligro de infección de toda la superficie de la piel.
- Psoriasis en las uñas.Este tipo de enfermedad cambia la apariencia y la estructura de las placas ungueales de las manos y los pies. Las uñas se espesan, pierden su color natural, emiten un olor desagradable. La piel alrededor del lecho ungueal se vuelve más gruesa y se forman crestas gruesas. En casos avanzados, las uñas pueden desaparecer sin que vuelva a crecer.
- Artritis psoriásica.En este caso, la enfermedad afecta las articulaciones y los tejidos conectivos. Muy a menudo, la inflamación afecta las falanges distales de las extremidades. Hay dactilitis psoriásica: hinchazón de los dedos. Las articulaciones de la cadera y la rodilla también están expuestas a los efectos devastadores de la enfermedad en curso. Son frecuentes los casos de discapacidad con pérdida de la capacidad de moverse de forma independiente.
- Eritrodermia psoriásica.Aparecen manchas escamosas en la piel, mientras que se observa descamación de la capa afectada. Los pacientes experimentan un malestar extremo debido a la picazón y la hinchazón constantes. Muy a menudo, este diagnóstico se hace a pacientes que ya han sido tratados por psoriasis simple, pero que no han completado la terapia o han cambiado de fármaco.

Los síntomas de la enfermedad.
La primera manifestación de la psoriasis es una pequeña erupción en la piel. Las pápulas crecen rápidamente, crecen hasta manchas con un diámetro de 4 a 8 cm, se vuelven cada vez más y se forman escamas secas en la superficie. En casos avanzados, las manchas individuales se fusionan entre sí y la lesión afecta grandes áreas del cuerpo. Las pápulas psoriásicas se pueden distinguir de otras enfermedades de la piel por su forma redonda con límites claros, color rojo o rosa brillante y escamas blancas plateadas. Aparecen primero en aquellas áreas de la piel, cuya integridad se viola como resultado de abrasiones, heridas, congelación, fricción constante. Hay tres signos característicos que confirman el inicio del desarrollo de la psoriasis:
- Fenómeno de la mancha de estearina- las partículas secas se separan fácilmente de la superficie afectada, revelando un área que parece una gota de cera o esterol.
- Fenómeno psoriásico(terminal) película. La limpieza adicional de las pápulas de las escamas le permite ver una película transparente y húmeda, la piel debajo de la cual está inflamada.
- Fenómeno de Auspitz. . . La eliminación de la película terminal conduce a la aparición de las gotas de sangre más pequeñas en la superficie de la mancha.
Esta tríada de psoriasis es única: su presencia permite realizar un diagnóstico correcto de manera inequívoca. Sin embargo, diferentes partes del cuerpo tienen sus propias características de manifestación de la enfermedad.
- Psoriasis en el cuerpo.La psoriasis guttata afecta con mayor frecuencia la espalda, el cuello, el abdomen, los muslos y la parte inferior de las piernas. Pequeñas pápulas, que se asemejan a gotas en forma, crecen gradualmente y se elevan por encima de la superficie de la piel. Esta forma de la enfermedad a menudo se diagnostica en personas que han tenido una infección estafilocócica.
- Psoriasis en las manos.Los lugares más comunes para la aparición de pápulas psoriásicas en las manos son los codos y los espacios interdigitales, mientras que, por regla general, se observa una forma de placa, en la que pequeños fragmentos individuales se fusionan en una sola área de lesión cubierta con escamas secas. Es mucho menos probable que los antebrazos se vean afectados.
- Psoriasis en las piernas.La enfermedad comienza con erupciones únicas en el área de la rodilla. Las áreas inflamadas molestan a los pacientes con descamación y picazón severas, aumentan rápidamente de tamaño y se fusionan con las vecinas.
- En palmas y pies.En la mayoría de los casos, se registra la derrota simultánea de las palmas y los pies, pero en algunos pacientes la dolencia afecta el estrato córneo de las extremidades puramente superiores o inferiores. Como resultado del crecimiento de pápulas psoriásicas, se produce un engrosamiento, un engrosamiento de la piel con más grietas.
- Psoriasis del cuero cabelludo.En primer lugar, aparecen erupciones en la frente, la parte posterior de la cabeza y también detrás de las orejas. Primero, los pacientes notan en sí mismos formaciones escamosas únicas que crecen, se fusionan con las ubicadas cerca y, con el tiempo, pueden afectar todo el cuero cabelludo. Las pápulas pican mucho, lo que provoca una necesidad constante de rascarse la piel; es probable que las heridas y grietas resultantes se conviertan en la puerta de entrada de la infección. Las partículas secas se separan de las formaciones dañinas: primero pequeñas, algo similares a la caspa, y luego copos más grandes.
- En la cara, orejas, cuello.La localización de las pápulas psoriásicas en la cara es más bien una excepción en el cuadro clínico habitual. En casos raros, cuando esto sucede, la dolencia afecta las áreas alrededor de los ojos y los párpados, así como las mejillas y la lengua. Las formaciones en el cuello se extienden rápidamente más hacia la espalda o la cabeza. Los oídos son el sitio de desarrollo de la psoriasis seborreica. Las pápulas pueden aparecer tanto dentro como fuera de la capa cartilaginosa. Al hacer un diagnóstico, es importante no confundir la enfermedad con el eccema seborreico, que tiene síntomas similares.
- En las uñas.Hay tres opciones para la manifestación inicial de la psoriasis en las placas ungueales. El primero es la aparición de pequeñas depresiones puntiformes. El segundo es un engrosamiento de las uñas, un cambio de su color natural a gris o amarillo. Con el mayor desarrollo de la psoriasis ungueal, la placa se exfolia y las partículas superiores se separan fácilmente. Y, finalmente, el tercero es una deformación de la uña, acompañada de una pérdida de tersura de la placa y la aparición de zonas deprimidas.
- Síntomas de psoriasis en niños.A una edad temprana, la enfermedad avanza de manera diferente: la principal localización de las erupciones escamosas rojas son los pliegues de la piel: inguinal, en el codo y pliegues poplíteos, en el cuello. Las pápulas pican mucho, los niños experimentan un tormento constante, se vuelven irritables e inquietos. En general, todas las variantes clínicas observadas en niños son similares a las observadas en adultos. Las diferencias se refieren puramente a las manifestaciones, la ubicación del proceso patológico y el curso de la enfermedad en sí.
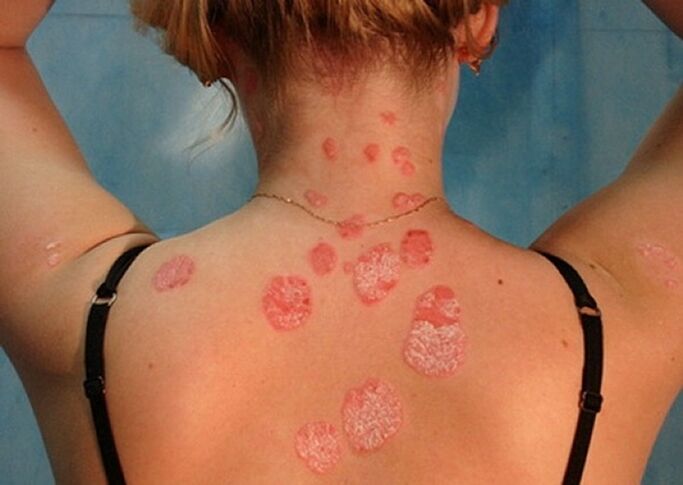
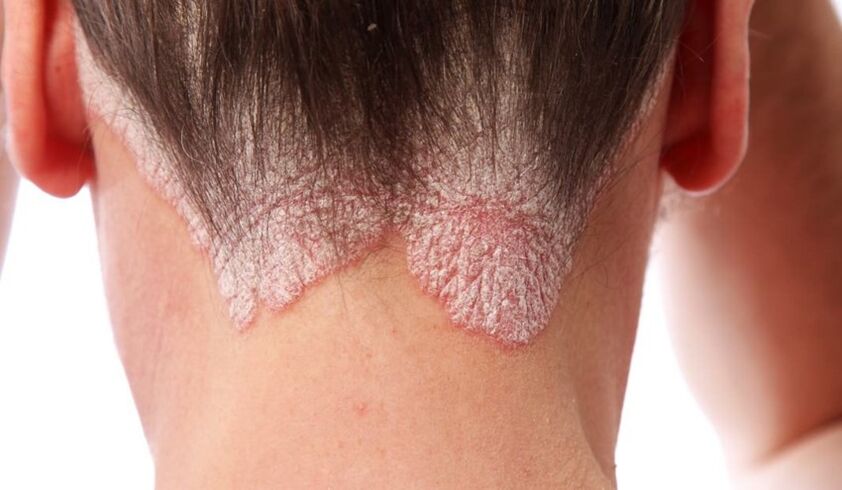
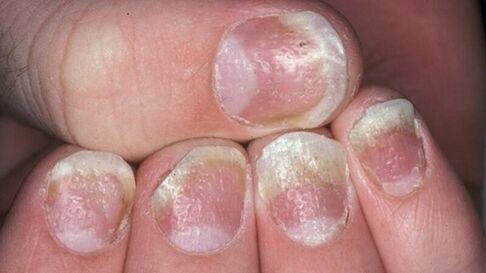
4 etapas de la psoriasis
La dermatología clínica, basada en las diferencias en los síntomas, el grado de las lesiones cutáneas y la duración, distingue tres etapas del curso de la psoriasis. Sin embargo, existe la opinión de que la etapa inicial debe reconocerse como otra etapa completa en el desarrollo de la enfermedad.
- Etapa inicial.El primer signo de lesiones psoriásicas son pequeñas erupciones. Los lugares de su aparición pueden ser diferentes y dependen del tipo de enfermedad. Las pápulas primarias no miden más de 3 mm, están pintadas en un color rosa pálido, que después de 3-4 días se reemplaza por una floración gris: se forman partículas muertas de la dermis en el lugar. Este proceso se acompaña de picazón y ardor, y la salud general empeora. En general, la formación de placas en la etapa inicial toma hasta tres semanas y, en este momento, una persona tiene la posibilidad de ralentizar el desarrollo de la patología.
- Progresivo.En esta etapa, la dolencia afecta áreas importantes de la piel: por ejemplo, con la psoriasis normal, se forman placas, con otras formas, pápulas características de ellas. En el proceso de desarrollo de la enfermedad, las manchas individuales se fusionan entre sí, cubiertas con escamas grises. El síntoma por el que se determina la etapa progresiva es el fenómeno de Köbner (reacción isomórfica). Cualquier daño en la piel después de un tiempo se acompaña de la aparición de una erupción de psoriasis en este lugar. Otra confirmación de que la enfermedad se está desarrollando activamente es la aparición de gotas de sangre, similares al rocío, después de la eliminación de la placa. La duración de esta etapa depende del tipo de lesión. En promedio, lleva de dos semanas a dos meses.
- Etapa estacionaria.Durante este período, se forma una corteza gruesa de color blanco grisáceo o gris. Las llantas rosas desaparecen. La piel se vuelve áspera, las partículas secas se exfolian constantemente. La sensación de picazón y ardor se vuelve menos molesta, pero tampoco desaparece por completo. No se forman nuevas pápulas. Esta etapa puede ser bastante larga.
- Etapa regresiva.La etapa final del desarrollo de la enfermedad, durante la cual hay una reducción gradual y reabsorción de placas. La picazón ya no molesta. Un signo claro de regresión es el síntoma de Voronov, cuando las pápulas están rodeadas de anillos blancos. El desvanecimiento de las manchas ocurre desde el centro hacia la periferia, como resultado de lo cual se forman patrones extraños en la piel. Al final de la etapa regresiva, solo las áreas de la piel que tienen un tono ligeramente diferente de las áreas sanas recuerdan a la psoriasis. No es necesario hablar de una recuperación completa en el caso de la psoriasis. El final de la etapa regresiva indica que se completa el ciclo de la enfermedad, que puede regresar en cualquier momento. Para que la remisión se prolongue, es necesario prestar atención a la salud: evitar los factores provocadores, seguir una dieta, ser observado por un dermatólogo.
Plan de examen para la psoriasis
- Análisis clínico general de sangre.
- Investigación sobre el contenido de vitaminas D, B12, ácido fólico en sangre.
- Análisis de sangre para ALT (alanina aminotransferasa), AST (aspartato aminotransferasa), bilirrubina directa, fosfatasa alcalina, gamma-glutamil transferasa, colesterol con perfil lipídico, creatinina, glucosa, insulina, proteína total.
- Sangre para factor reumatoide, proteína c reactiva, ácido úrico, ASLO.
- La ferritina, la transferrina y el hierro sérico son indicadores de anemia (en particular, enfermedades crónicas).
- Panel de tiroides: TSH, T4 sv, TK sv.
- Coprograma.
- KhMS según Osipov.
- Ecografía de los órganos abdominales.
Tratamientos tradicionales para la psoriasis
Terapia temprana.
Cuanto antes una persona que ha descubierto los primeros signos de lesiones cutáneas consulte a un médico, más posibilidades hay de tomar medidas oportunas que evitarán el rápido desarrollo de la enfermedad y su transición a una forma crónica y, por lo tanto, mejorarán significativamente la nivel de vida general.

Uno de los medicamentos recetados con más frecuencia al inicio de la enfermedad es la pomada salicílica. Tiene un efecto antiinflamatorio y antimicrobiano, tiene un efecto queratolítico, debido a que las placas se eliminan de las partículas queratinizadas. Para reducir la picazón, también se usa ungüento de naftalán.
Terapia en etapa progresiva.
En esta etapa, se requiere un enfoque integrado del tratamiento, y solo un especialista experimentado puede brindarlo. El tratamiento tiene como objetivo aliviar los síntomas y eliminar las toxinas del cuerpo. Para normalizar los procesos metabólicos, a menudo se prescriben inyecciones intramusculares de gluconato de calcio. El tiosulfato de sodio alivia la inflamación y elimina las manifestaciones de intoxicación.
Para hidratar la piel inflamada, se utilizan emulsiones especiales y ungüento salicílico. Los medios que contienen alquitrán están contraindicados en una etapa progresiva: actúan irritantes y aumentan el sufrimiento del paciente.
Cuando la intensidad de la inflamación disminuye, se pueden conectar procedimientos de fisioterapia. A los pacientes con psoriasis se les muestra radiación ultravioleta, terapia PUVA y aplicaciones de parafina. Los corticosteroides y citostáticos no se utilizan innecesariamente, estos potentes fármacos son necesarios exclusivamente en casos difíciles y avanzados.
Para reducir las manifestaciones alérgicas, se prescriben antihistamínicos y se prescriben sedantes para reducir el nerviosismo. Los diuréticos ayudan a reducir la hinchazón de la piel inflamada y eliminan las toxinas del cuerpo.
Terapia estacionaria.
En esta etapa, la inflamación se desvanece, las placas se cubren con una costra seca, por lo tanto, se necesitan fondos que alivien las molestias por la aparición de escamas. Estos son champús de alquitrán, emulsiones a base de aceite.
En muchos pacientes, la irradiación ultravioleta y la técnica PUVA tienen un buen efecto. Si no hay mejoría, los médicos recetan citostáticos.
Terapia en etapa regresiva.
En el período final del ciclo de la enfermedad, se requiere una corrección constante de los métodos de tratamiento, según la condición actual del paciente. La prevención está reemplazando a las acciones terapéuticas activas.
El paciente recibe recomendaciones para cambiar la dieta y el estilo de vida en general. Para evitar la reaparición de la lesión cutánea es necesario evitar situaciones de estrés que desencadenan la formación de placas psoriásicas.
Normalmente, los médicos dan a los pacientes los siguientes consejos:
- reconsiderar el estilo de vida: haga ajustes en la dieta, duerma lo suficiente, muévase más;
- asegurar niveles normales de vitaminaD, hierro, vitaminas B, proteína en el cuerpo;
- normalizar el tracto digestivo: excluir la hipoacidez, la salida deficiente de la bilis, SIBO y CIGR (síndromes de crecimiento bacteriano excesivo y, en consecuencia, hongos);
- deshacerse de los focos de infección crónica: desinfectar la cavidad bucal, someterse a un tratamiento con un otorrinolaringólogo;
- lidiar con la patología somática concomitante: hipotiroidismo, resistencia a la insulina, síndrome metabólico, etc.
Métodos tradicionales para deshacerse de la psoriasis.
- Etapa inicial.Al primer signo de lesiones cutáneas, los aceites de enebro y lavanda son eficaces. Calman las áreas irritadas de la dermis, promueven la curación de lesiones menores, alivian la sensación de opresión. Se añaden unas gotas de aceite a una crema de composición neutra, por ejemplo para niños, y se aplican sobre la erupción que aparece. Otro método popular para tratar las manifestaciones iniciales de la psoriasis es el uso de peróxido de hidrógeno al 3 por ciento. Cualquier medida, incluso la más inofensiva a primera vista, se puede aplicar después de consultar a un dermatólogo. Los cambios en la dieta, evitar los alimentos poco saludables y el alcohol también son recomendaciones habituales de los curanderos tradicionales.
- Etapa progresiva.En la etapa de rápido desarrollo de la enfermedad, se agrega una infusión de celidonia a los aceites curativos y al peróxido de hidrógeno. Para prepararlo, necesitará tallos de plantas frescas o secas y agua salada. Las tinturas alcohólicas están contraindicadas, pueden empeorar la condición de la piel afectada. Es necesario insistir en la celidonia durante al menos varias horas y, antes de aplicar la solución curativa a las placas, trátelas con alquitrán de abedul.
- Etapa estacionaria.En la etapa de terminación de la formación de nuevas pápulas, puede usar métodos populares probados que definitivamente no dañarán al paciente. Estos incluyen el uso de ungüento sulfúrico, solución salicílica.
- Etapa regresiva.En la etapa final del curso de la enfermedad, a menudo se usa hirudoterapia (terapia de sanguijuelas). Aunque este método no está oficialmente reconocido por la medicina tradicional, muchos expertos no descartan su eficacia. Los procedimientos se llevan a cabo en un plazo de 3 a 10 días, según el estado de salud del paciente.

Prevención de la psoriasis: cómo prevenir el desarrollo de la enfermedad.
- Protección de la piel.Para minimizar la probabilidad de daño psoriásico en presencia de una predisposición genética, las formas simples de mantener la salud de la piel ayudarán: procedimientos de agua y endurecimiento (bañarse en el mar, baños con extractos de hierbas y sales, duchas de contraste, mojar con agua fría en el aire, etc. ); usar esponjas suaves y evitar paños duros que puedan dañar la piel; el uso de detergentes, de composición natural, sin componentes químicos agresivos.
- Rayos ultravioleta.Varios estudios han demostrado el efecto beneficioso de la exposición al sol sobre la piel propensa a la formación de placa psoriásica. Dosis moderadas de luz ultravioleta ayudan a acelerar la regeneración de los tejidos y reducen la inflamación. No conviene abusar de los baños de sol: un exceso de rayos puede provocar un agravamiento de la enfermedad.
- Ropa.Tejidos sintéticos, estilos ajustados, una gran cantidad de cinturones y sujetadores: todo esto está contraindicado para pacientes con psoriasis, incluso en remisión. La ropa debe ser natural, hipoalergénica, holgada, que no cause ningún inconveniente que pueda llevar a la reaparición de síntomas pronunciados. Deben evitarse los tonos oscuros por razones estéticas; las escamas blancas plateadas son menos visibles en las prendas de colores claros.
- LesionesPara los pacientes con psoriasis, cualquier pequeña herida, rasguño o abrasión puede provocar el regreso de la etapa progresiva y la infección secundaria de la piel. Deben tener mucho cuidado para evitar lesiones.
- Productos cosméticos y domésticos.No todos los remedios son adecuados para mantener la limpieza de personas con tales diagnósticos. Al elegir geles de ducha, jabones, champús, es importante prestar atención a su composición, dando preferencia a los que contienen ingredientes naturales. Es mejor comprar series terapéuticas de productos para el cuidado que se venden en farmacias. Los exfoliantes con partículas sólidas están absolutamente contraindicados: pueden comenzar nuevamente el proceso de la enfermedad debido a las lesiones más pequeñas en la piel. Los productos químicos domésticos también deben seleccionarse en función de la seguridad de la salud, no use polvos de limpieza agresivos a base de cloro y álcalis. Se deben usar guantes al limpiar para evitar efectos negativos en la piel de las manos.
- Terapia de vitaminas.Mantener el equilibrio de vitaminas está indicado para todos, y especialmente para personas con dermatitis crónica. Las preparaciones complejas mantienen el cuerpo en buenas condiciones, lo ayudan a resistir los virus y a prevenir los trastornos metabólicos.

Soriasis- esta no es una sentencia de muerte, sino una razón muy seria para reconsiderar las reglas por las que vivía antes. Sus aliados en el camino de la domesticación de la enfermedad deben ser profesionales competentes: dermatólogos, nutricionistas, terapeutas. Con su ayuda, así como a través de un enfoque deliberado del tratamiento, puede aprender a vivir cómodamente, a pesar de su diagnóstico.

























